
Erkrankungen des Herzens und der Gefäße
Kurz-Erklärungen wichtiger Herzerkrankungen:
Die einzelnen Punkte lassen sich jeweils vertiefen und sind mit den Spezialseiten verlinkt.
typische AP
atypische AP
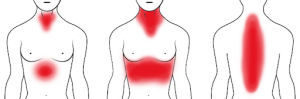
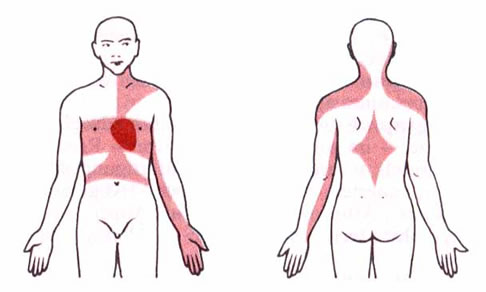
Angina pectoris:
Typische AP:
Linksseitige Brustschmerzen unter Belastung oder aus der Ruhe heraus. Typische Ausstrahlung in den linken Arm bis in den kleinen Finger der linken Hand, Rücken, Schultern Hals.
Bei der Frau atypische AP: Übelkeit, Schmerz in Hals, Bauch, Rücken.
Starke Störungen des Allgemeinbefindens, Luftnot, Todesangst. Typische Ruhe-AP (über 5 min Dauer) sind oft ein Hinweis auf drohenden Herzinfarkt.
Dabei handelt es sich um eine Allgemeinerkrankung des gesamten Gefäßsystems, die durch die sog. Risikofaktoren begünstigt wird. Auch genetische Faktoren spiele eine Rolle: familiäre Hypercholesterinämie. Obwohl die Krankheit alle Arterien befällt, sind bestimmte Gefäßregionen besonders betroffen: Herz. Hirn, Niere und die peripheren Gefäße besonders der unteren Extremität sind “Prädilektionen”. Am Herzen kann die A. den Herzinfarkt auslösen, am Hirn den Schlaganfall und in den Beinen die gefürchtete periphere arterielle Verschlusskrankheit (pAVK). Ein arteriosklerotischer Nierenschaden sowie eine Verengung der zuführenden Arterien sind für Nierenkrankheit und den Bluthochdruck verantwortlich.
Hoher Blutdruck macht meist keine Symptome. Er ist ein Messwert und daher sind die Normwerte wichtig: 120/80 mm Hg ist weiterhin als Grenzwert (Normwert) akzeptiert. weiterlesen…
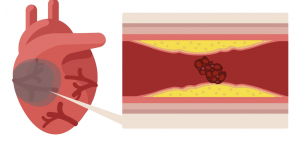
Herzinfarkt-Auslösung meist durch den totalen oder fast totalen Verschluss eines wichtigen Kranzgefäßes durch
- Vorbestehende KHK und nachfolgender Verschluss,
- Aufbrechen und Thrombose eines “Plaques; Plaqueruptur” mit der Folge des Absterbens des von diesem Gefäß versorgten Herzmuskelareals (Nekrose). Durch rasche (< 3 h )Wiedereröffnung des verschlossenen Gefäßes (Ballondehnung, Stent) kann der Muskel größtenteils gerettet werden.
Daher ist bei Verdacht auf Herzinfarkt keine Zeit zu verlieren, sofortiger Transport in ein Krankenhaus mit Interventionsmöglichkeit und bei Bestätigung die rasche Intervention (Ballonaufdehnung, Stent) notwendig.
Einfache Erklärung für Laien:
Ein Herzinfarkt passiert, wenn ein Blutgefäß, das den Herzmuskel mit Sauerstoff versorgt, plötzlich verstopft.
Das Herz ist wie ein Motor, der ständig arbeiten muss. Damit es das kann, braucht es immer Sauerstoff. Wird die „Versorgungsleitung“ (Herzkranzgefäß) durch ein Blutgerinnsel verschlossen, bekommt ein Teil des Herzmuskels keinen Sauerstoff mehr.
- Nach wenigen Minuten beginnt der Herzmuskel an dieser Stelle abzusterben.
- Je länger der Verschluss besteht, desto größer wird der Schaden.
- Deshalb zählt bei einem Herzinfarkt jede Minute!
Typische Warnzeichen sind:
- starke Schmerzen oder Druck in der Brust (oft länger als 5–10 Minuten),
- Ausstrahlung in Arm, Schulter, Rücken, Hals oder Oberbauch,
- plötzliche Atemnot, Schweißausbruch, Angst oder Übelkeit.
Wenn so etwas auftritt: sofort den Notruf 112 wählen – nicht abwarten und nicht selbst ins Krankenhaus fahren.
Ein Herzinfarkt ist also eine Art „Verstopfung in den Herzleitungen“, die schnell beseitigt werden muss, sonst nimmt der Motor (das Herz) dauerhaften Schaden.
Bei jeder infektiösen Grunderkrankung oder auch isoliert kann das Herz entzündlich erkranken: man nennt das je nach Befall Perikarditis (Entzündung der Aussenhaut), Myokarditis (Entzündung des Herzmuskels), Endokarditis (Entzündung der Innenhaut mitHerzklappenentzündung). weiterlesen…
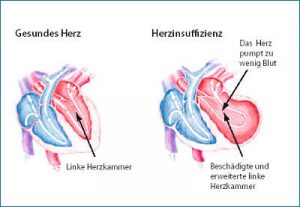
oder Herzinsuffizienz ist eine Erkrankung, bei der das Herz durch einen Muskelschaden (Herzinfarkt) in Ruhe oder unter Belastung nicht mehr in der Lage ist, den Körperkreislauf ausreichend mit Blut zu versorgen. s.a. Herzmuskelschwäche-Spezial
Diese sind häufig und immer hinsichtlich Gefährdungsgrad zu klassifizieren (LOWN-Klassifizierung der Extrasystiolie). Die häufigste HRS ist das Vorhofflimmern (atrial fibrillation AF), die bei Menschen im Alter über 80 Jahren eine Häufigkeit von 20% aufweist. Die gefährlichste HRS ist das Kammerflimmern (s.u.). weiterlesen…
Dies sind Herzmuskelerkrankungen, deren Ursache bisher unbekannt ist und die oft Ursache der Herzinsuffizienz HI sind. Ein besondere Rolle scheint die so genannte Amyloidose-Kardiomyopathie (“ATTR-KMP”) zu spielen, bei der denaturierte Eiweißkörper am Herzmuskel abgelagert werden und zur HI führe. weiterlesen…
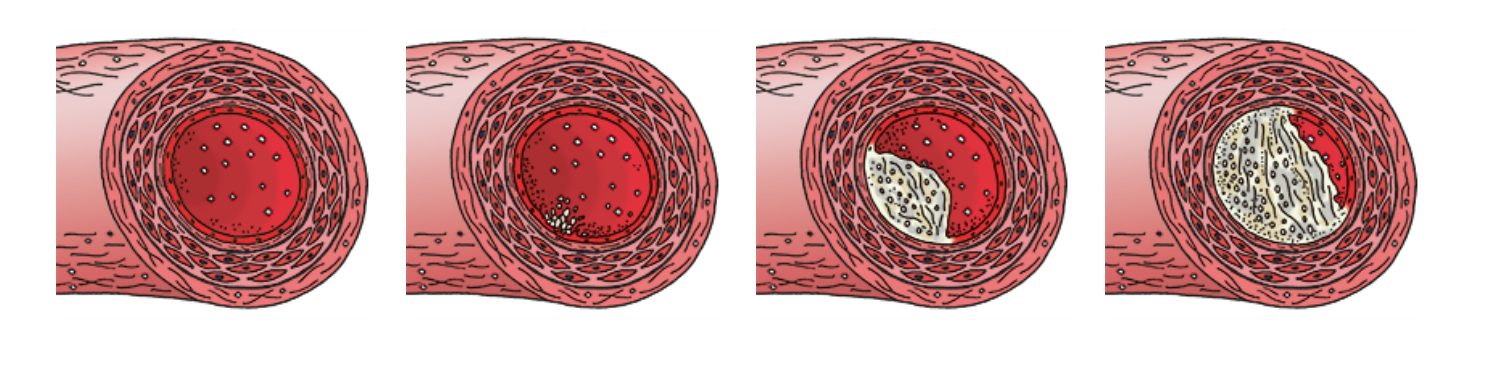
- Die KHK oder koronare Herzkrankheit ist eine meist durch fortgeschrittene Arteriosklerose der Kranzgefäße ausgelöste Erkrankung, bei der es durch Fett- und Kalkeinlagerungen zu Einengungen und Verschlüssen kommt.
Es gibt aber auch (Verhältnis Frauen/Männer 70/30) eine Subgruppe, die durch das Fehlen einer obstruktiven (verschließenden) Koronarerkrankung charakterisiert ist (ANOCA – AP oder INOCA – Ischämiezeichen). - Folgen:
- – Angina pectoris (AP),
- – Herzinfarkt,
- – Herzinsuffizienz
- – plötzlicher Herztod.
Man unterscheidet folgende Typen
- akutes Koronarsyndrom
- chronisches Koronarsyndrom
- ANOCA-INOCA (Erklärungen dazu)
Das Akute Koronarsyndrom (ACS) ist ein medizinischer Sammelbegriff für plötzlich auftretende, meist lebensbedrohliche Durchblutungsstörungen des Herzmuskels. Es umfasst verschiedene Krankheitsbilder, die alle denselben Hintergrund haben:
eine plötzliche Verengung oder ein Verschluss der Herzkranzgefäße durch Ablagerungen (Arteriosklerose) und Blutgerinnsel.
Einteilung
Zum akuten Koronarsyndrom gehören drei Hauptformen:
- ST-Hebungs-Myokardinfarkt (STEMI)
- Typischer Herzinfarkt mit komplettem Gefäßverschluss.
- Im EKG sichtbar durch ST-Hebungen.
- Sofortige Katheterbehandlung nötig.
- Nicht-ST-Hebungs-Myokardinfarkt (NSTEMI)
- Teilweiser oder vorübergehender Gefäßverschluss.
- Kein klassischer ST-Hebungs-Befund im EKG, aber Nachweis von Herzmuskel-Schädigung im Blut (Troponin).
- Instabile Angina pectoris
- Neu auftretende oder sich deutlich verschlimmernde Brustschmerzen.
- Keine messbare Herzmuskelschädigung, aber hohes Risiko, dass es zum Infarkt kommt.
Typische Symptome
- Starke, länger anhaltende Brustschmerzen oder Druck (oft > 20 Minuten)
- Ausstrahlung in Arm, Schulter, Rücken, Kiefer oder Oberbauch
- Atemnot, Angst, Schweißausbruch, Übelkeit, Kreislaufprobleme
Wichtig: Frauen, ältere Menschen und Diabetiker können untypische Beschwerden haben (z. B. nur Müdigkeit, Übelkeit oder Oberbauchschmerz).
Bedeutung
- Das akute Koronarsyndrom ist ein Notfall:
Jede Form kann in einen schweren Herzinfarkt oder plötzlichen Herztod übergehen. - Sofortige medizinische Abklärung (Notruf 112, EKG, Blutuntersuchung, Herzkatheter) ist entscheidend, um Leben zu retten und den Herzmuskel zu schützen.
👉 Einfach erklärt für Laien:
Das „akute Koronarsyndrom“ ist der Oberbegriff für Situationen, in denen die Herzkranzgefäße plötzlich so stark verengt oder verstopft sind, dass das Herz nicht mehr genug Sauerstoff bekommt. Manchmal ist es schon ein Herzinfarkt, manchmal „nur“ eine Vorstufe – aber immer ein Alarmzeichen und ein medizinischer Notfall.
Chronisches Koronarsyndrom (CCS)
Das chronische Koronarsyndrom bezeichnet die langfristige Form der koronaren Herzkrankheit (KHK).
Es geht dabei nicht um den akuten Verschluss eines Herzkranzgefäßes (wie beim Herzinfarkt oder akuten Koronarsyndrom), sondern um eine dauerhafte, meist fortschreitende Verengung der Herzkranzarterien durch Arteriosklerose.
Hintergrund
- Über Jahre oder Jahrzehnte bilden sich Ablagerungen (Plaques) in den Herzkranzgefäßen.
- Diese verengen den Blutfluss, sodass das Herz bei Belastung nicht mehr genügend Sauerstoff bekommt.
- Typisch sind wiederkehrende Beschwerden, aber kein akuter Infarkt.
Typische Beschwerden
- Angina pectoris (Brustschmerzen oder Druckgefühl):
- tritt vor allem unter Belastung auf (z. B. Treppensteigen, schnelles Gehen, Kälte, Stress).
- bessert sich bei Ruhe oder Nitroglyzerin-Spray.
- Manchmal Atemnot, Müdigkeit oder Leistungsschwäche.
- Bei stabilen Verläufen sind die Beschwerden über längere Zeit gleichbleibend („stabile Angina pectoris“).
Verlauf
Das chronische Koronarsyndrom gilt als langfristige Erkrankung, die sich jedoch verschlechtern und in ein akutes Koronarsyndrom übergehen kann, wenn eine Plaque aufreißt und ein Gefäß plötzlich verstopft.
Man unterscheidet verschiedene Situationen des CCS (nach den europäischen Leitlinien, ESC 2019):
- Stabile Angina pectoris (typische Beschwerden unter Belastung).
- Asymptomatische Patienten mit nachgewiesener KHK.
- Patienten nach einem Herzinfarkt (wenn die akute Phase überstanden ist).
- Patienten nach Revaskularisation (z. B. Stent oder Bypass).
- Herzinsuffizienz durch KHK.
- Patienten mit Verdacht auf KHK, aber noch nicht gesichert.
Therapie
Ziele sind:
- Beschwerden lindern
- Medikamente wie Betablocker, Nitrate, Kalziumantagonisten.
- Lebensstiländerungen (Bewegung, gesunde Ernährung, Rauchstopp, Stressabbau).
- Komplikationen vorbeugen
- Thrombozytenhemmer (ASS, Clopidogrel), Statine, ACE-Hemmer.
- Kontrolle von Risikofaktoren (Bluthochdruck, Diabetes, Übergewicht).
- Interventionelle Verfahren (bei schwerer Verengung oder therapieresistenter Symptomatik)
- Herzkatheter mit Stent.
- Bypass-Operation.
Unterschied zum Akuten Koronarsyndrom
| Merkmal | Chronisches Koronarsyndrom (CCS) | Akutes Koronarsyndrom (ACS) |
|---|---|---|
| Ursache | Langsame, stabile Gefäßverengung | Plötzlicher Gefäßverschluss durch Plaqueruptur/Thrombus |
| Beschwerden | Belastungsabhängige Brustschmerzen, stabil über längere Zeit | Plötzliche, starke, anhaltende Brustschmerzen (Notfall!) |
| Verlauf | Langfristig, schleichend, kontrollierbar | Akut, lebensbedrohlich |
| Therapie | Medikamentös, Lebensstil, ggf. Stent/Bypass | Notfall-Katheter, Lyse, Intensivmedizin |
👉 Einfach gesagt für Laien:
Das chronische Koronarsyndrom ist die dauerhafte „Herzgefäß-Verengung“, die zu typischen Brustschmerzen bei Belastung führt. Es ist die „ruhigere, stabile Form“ der koronaren Herzkrankheit.
Das akute Koronarsyndrom dagegen ist der plötzliche Notfall, wenn ein Gefäß ganz oder fast ganz verschlossen wird.
Diese (Akut-)Erkrankung ist eine Folge der Entzündung tiefer Venen meistens der unteren Extremitäten (tiefe Beinvenen-Thrombose) und entsteht durch die Verschleppung eines Blutgerinnsels im Venensystem in das rechte Herz, d.h. in die Pulmonalarterie… weiterlesen
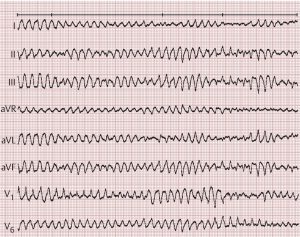
Bei oder nach einem Herzinfarkt kann es zu lebensbedrohlichen Herzrhythmusstörungen kommen: vor allem Kammerflimmern. Unbehandelt (Wiederbelebung, Elektroschock) ist das Kammerflimmern tödlich: plötzlicher Herztod, Sekundenherztod. s.a. EKG.
Man unterscheidet den embolischen (häufig) und den hämorragischen S. (seltener). Ersterer entsteht als Folge einer Gerinnselverschleppung aus dem Herzen oder der Halsarterie, letzterer bei Einreißen eines Hirngefäßes (Arteriosklerose, Bluthochdruck). Weiterlesen…
